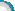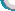患者,女,54岁,因右眼突然视物不清一周入院,右眼视力:手动/20cm,眼压17mmHg。眼底3/4网膜青灰色隆起,颞上近血管弓马蹄形裂孔约2PD大小,周边见6个小圆形裂孔。确诊孔源性视网膜脱离后行玻璃体切割术。切割前部玻璃体时周边眼底出现4个半球形隆起,见图1,指测眼压略低,考虑为急性脉络膜脱离,立即停止切割,提高眼内灌注压至 90cm水柱,此时患者血压138/87mmHg,给予吸氧及降压治疗,经观察脱离区未继续进展,明确脱离为浆液性,向玻璃体内注入TA 0.1mg, 30分钟后渗出明显减轻,继续完成手术,行 12%C3F8填充。术后给予强的松30mg口服3天,眼压正常,视网膜及脉络膜复位良好。两周后复查右眼视力0.1,玻璃体气体大部吸收,见图2。脉络膜脱离分为浆液性脱离(SCD)和出血性脱离(HCD),两者可发生于多种眼科手术中或术后、PRP术后和某些药物引起。术中急性SCD极少,有人认为SCD和HCD可能是一个连续的过程。其发生的相关因素如下:1、全身因素:高龄、动脉硬化、高血压、糖尿病、血液凝固异常等,可致血管脆性增加,浆液易渗出。2、眼球局部因素:脉络膜小动脉硬化、巩膜的炎症、巩膜厚、脉络膜血管瘤、人工晶体眼、眼内容物的脱出、近期的眼内手术等。3、术中因素:球后的麻醉不含有肾上腺素、术中眼内压的急骤下降、玻璃体的减少、血压上升及灌注插管的位置、角度、套管的后退、套管插入脉络膜上腔或被玻璃体阻塞等。诸多因素可致眼球的张力下降、巩膜血管的受压或阻塞、渗出的液体或血液进入脉络膜上腔,进而引起睫状长短动脉的牵拉和破裂,可致使更多的液体或血液渗出。本例患者SCD出现时眼压偏低,血压虽在正常范围,但患者基础血压低(90/60mmHg),此两方面因素是本SCD发生的主要因素。有人主张对SCD液体进行引流,但引流本身就有引起HCD的风险,因此不主张采用。本例中采取提高眼内压力、局部应用皮质类固醇激素使SCD自行吸收,愈后良好。玻切术中急性SCD病例在国外报道不多,国内未见,其机制及处理尚待进一步探讨。 |