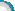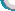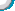患者,女,80岁,因双眼视物不清1年余收入院。入院后诊断为“老年性白内障(双)”,经完善术前准备,在表麻下行“右眼phaco+Iol植入术”,1周后行“左眼phaco+Iol植入术”。术后1周视力:右眼:0.8,左眼:0.3,矫正无助。左眼可见黄斑区萎缩变性,诊断为“老年性黄斑变性(左)”术后半月,1个月复查均未见明显异常,术后2个月病人感觉左眼疼痛、视力下降,3天后来院检查。检查结果:左眼:视力:手动/眼前。球结膜混合性充血,角膜雾状混浊水肿,前房较浅,瞳孔区可见灰白色渗出膜,余窥不清。眼压:指测Tn+1。B超示:左眼玻璃体轻度混浊。以“眼内炎(左)”收入院,入院后给予抗生素,激素治疗,3天后症状无好转。行“左眼瞳孔膜剥离“,房水细菌培养,未培养出细菌,术后继续用抗生素激素治疗,症状好转。眼压:右眼:12mmHg,左眼:15 mmHg。左眼角膜后羊脂状KP,前房可见少量灰白色积脓,玻璃体混浊(++),1周后前房积脓加重,玻璃体混浊加重。建议病人行左眼玻璃体切除术,未同意,行前房万古霉素冲洗,房水细胞培养,无细菌生长,考虑真菌感染加用氟康唑全身及局部治疗,1周后症状无明显好转,行“左眼玻璃体切除+人工晶体取出术+硅油填充术”,术中见囊袋内干酪样物,化验室检查,可见真菌菌丝,局部及全身应用抗菌药物治疗1周后无好转,病人拒绝继续治疗,要求行左眼眼球摘除,于是行“左眼眼球摘除”。
讨论:眼内炎是内眼手术术后极为严重的并发症,虽然临床发病率低,但对视功能影响严重。多种因素可致白内障术后真菌性眼内炎的发生,贵在预防。一旦发生,由于抗真菌药物对真菌疗效较差,预后均不理想。临床预防应从多个环节入手,比如患者全身状况,术前准备包括洗澡、洗头、更换内衣、抗生素眼药水点眼等;手术当天的术前处置、冲洗结膜囊、局部消毒;术前医务人员规范的无菌技术操作;术中眼睑及睫毛的精心覆盖、手术切口的选择;术后切口的密闭及局部抗生素的应用等。本病人术后眼部情况良好,手术切口闭合好,手术过程严格无菌操作,考虑为病人术前长期抗生素和激素滥用,造成特殊霉菌引起的感染。对于白内障术后眼内炎初期表现的症状不能单单从可能为特殊细菌感染引起的眼内炎的角度考虑问题,应从全方位考虑感染的可能性,以达到积极预防和治疗的目的。总之,白内障术后真菌性眼内炎是眼科白内障手术的一种少见但非常严重的并发症,它不仅对患者的视力造成致命的影响,也是造成医疗纠纷的重要原因之一。白内障手术本是一项复明手术,但眼内炎所造成的极其严重的后果可能使部分患者由于临床干预不当而最终丧失光感。因此,积极预防、早期发现、早期诊断、早期恰当的临床干预就显得极为关键。 |