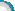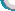患儿为一名8岁女孩,主因双眼视力反复下降4个月于2011年5月17日来诊。2011年1月15日,患儿无明显诱因突然出现烦躁、双下肢无力,伴有双眼视力的急性下降。送入当地医院查视力为右眼0.6,左眼指数/眼前,双下肢肌力4级,双侧Babinski征阳性。行CSF检查未见明显异常,头颅MRI提示枕叶皮质下2处等T1、长T2信号影(见图1),颈、胸髓MRI提示颈3-颈6节段脊髓肿胀,内有多发长T2信号(见图2)。当地医院拟诊为“急性播散性脑脊髓膜炎”并予以激素冲击及注射丙种球蛋白治疗,治疗过程中辅以营养神经及改善微循环药物,激素逐渐改为口服并按ONTT标准减量。治疗3周后,患儿脊髓症状完全消失,2个半月后,视力恢复至右眼1.0,左眼0.4。2011年5月4日,即入院2周前,患儿激素已减量为口服强的松片2.5mg/日,家长自觉恢复良好,于是停药。5月6日上午患儿即出现双眼转动疼痛,右眼为著,持续1小时,家长为其查视力无变化,未予重视。1周后,患儿第2次发生视力急性下降,但只有右眼受累,伴有右眼转动疼痛。1天内右眼视力从1.0降至0.1。患儿家长又自行将激素加量为20mg/日,患儿症状有明显缓解,3日后来诊。患儿既往体健,视力正常,2010年9月因被狗咬伤曾注射狂犬疫苗5针。未见家族中其他成员出现类似症状。入院查体示右眼视力0.5,左眼视力0.4-1。视野示左眼中心暗点。P-VEP双眼波幅降低,左眼在高空间频率下不能引出P100波。双外眼及眼前节均正常。眼底可见双侧视盘色略淡,颞侧明显。神经系统查体未见其他阳性体征。实验室检查未提示感染征象,风湿免疫相关各项指标、抗AQP4抗体及Leber相关线粒体基因筛查结果均为阴性。复查头颅MRI可见起病时枕叶皮层下病灶缓解,内囊前肢出现新发病灶(见图1);颈髓MRI未见水肿,颈3-6节段多发长T2信号清晰可见(见图2)。基于以上基本资料,总结患儿的主要发病特点如下:1、一般情况:儿童女性,急性起病;2、眼部:a.双眼反复视力下降,程度不等,左眼RAPD(+);b.视野缺损;c.双眼VEP异常;3、其他:a.起病时有意识障碍表现, 伴有颅神经异常及锥体束征阳性;b.脑脊液不符合典型中枢感染;c.MRI 检查发现多灶性病变,并存在缓解及复发;d.对激素治疗敏感。由此,考虑患儿为中枢神经系统脱髓鞘病,视神经及脊髓受累,其拟诊疾病及主要鉴别诊断要点如表1所示。 |